El virus del papiloma humano (VPH), es un grupo de virus tipo ADN, con tropismo hacia los epitelios, que afecta los tejidos de revestimiento cutáneo y mucoso en los seres humanos. Entre los diferentes genotipos que afectan mucosas del VPH (más de 100), se pueden dividir principalmente en dos grupos: de alto y bajo riesgo, basados en su habilidad potencial de generar malignidad. La Agencia Internacional de Investigación en Cáncer (IARC) por su sigla en inglés, estima que un 8.6% de la frecuencia de cáncer sólido en mujeres, y un 0.8% de cáncer sólido en hombres, puede ser atribuido al VPH. (1)(2)
El VPH, entonces, se ha asociado con lesiones benignas y malignas, que se presentan en la región anogenital, piel, orofaringe, tracto respiratorio, y superficie ocular. En este último caso, el epitelio de la superficie ocular está expuesto al medio ambiente, y por esta razón, es más susceptible de infecciones, especialmente, cuando las barreras mucosas, la lágrima, y las capas celulares superficiales están comprometidas. (2)
Dentro de la patogénesis específica de las enfermedades de la superficie ocular causadas por el VPH, se encuentran los papilomas conjuntivales, papilomas y carcinomas del saco lagrimal, neoplasias intraepiteliales conjuntivales (NIC), neoplasias escamosas de la superficie ocular, pterigium, y hasta carcinoma escamocelular de la conjuntiva. (2)
Una de las lesiones más comunes, fuertemente asociadas al VPH en la superficie ocular, es el papiloma conjuntival, que se considera una lesión benigna, con un pico de incidencia en hombres es su tercera o cuarta década de vida. Este tumor, es exofítico, y tiene dos presentaciones: sésiles y pedunculado, lleno de prominente irrigación vascular, y se localiza predominantemente en la región medial e inferior dentro de la conjuntiva. En pruebas PCR (Reacción en cadena de polimerasa), se han identificado secuencias de VPH, aproximadamente entre el 50% y el 90% de los casos. Entre ellos, VPH tipos 6 y 11 son los genotipos de bajo riesgo que se encuentran en forma más común; sin embargo, también se han encontrado los genotipos 9, 12, 13, 16, 18, 20, 21, 22, 24, 33, 42, 43, y 45. Aunque el modo de transmisión del VPH en conjuntiva no está totalmente claro, se cree que puede ocurrir como resultado del pasaje fetal en el canal vaginal infectado, lo que explicaría la presencia del VPH en niños. También se supone que puede existir inoculación de VPH en conjuntiva por manos contaminadas, o por la activación sistémica de un VPH latente. (3) Ver Figura 1.

Figura 1. Corte histológico de papiloma conjuntival. Se aprecian las frondas papilares de epitelio conjuntival, que rodean los núcleos fibrovasculares. (Regiones rojo-naranja, teñidas con hamatoxilina eosina). (3)
Chauhan et al., 2019, en un estudio que buscó determinar la presencia de VPH en tumores malignos oculares, encontró que el genoma del VPH se detectó en el 2.8% de los casos (n=142), específicamente en carcinoma escamocelular de párpado, encontrándose el genotipo VPH-16 de alto riesgo. Es importante a destacar que en esos casos existió alta posibilidad de supervivencia. (4)
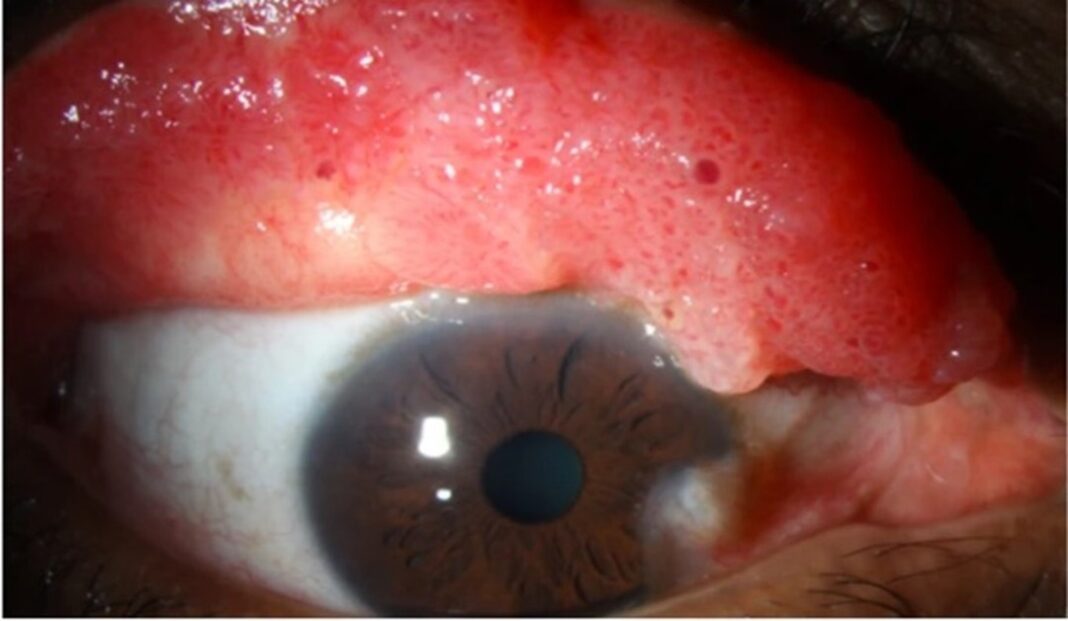
Ramberg et al., 2019, describieron cuatro casos de papiloma conjuntival invertido, que consiste en la presencia de pliegues en el epitelio papilomatoso, que se invaginan en el estroma conjuntival subyacente, en vez de la conformación exofítica que lo caracteriza. Los casos de papiloma conjuntival invertido son extremadamente raros, pero, se debe tener extrema precaución en su diagnóstico, porque se encuentran asociados al genotipo VPH-58, que se considera de alto riesgo de potencial malignidad.5 Ver Figura 2.

Figura 2. A. Papiloma conjuntival invertido, localizado en la región medial de la conjuntiva bulbar, en una mujer de 77 años, inicialmente fue mal diagnosticado como nevus por su apariencia pigmentada. B. se aprecian las invaginaciones del epitelio en el estroma subyacente. (5)
Conclusión
Las lesiones papilomatosas de conjuntiva, pterigium y algunos tumores malignos, se asocian a la presencia de VPH. Por eso la importancia de indagar en antecedentes, así como realizar las pruebas de PCR, todo esto permitirá detectar genotipos específicos de VPH y su potencial riesgo de malignidad, con el fin de hacer el tratamiento específico.
Referencias
- Ramberg I, Møller-Hansen M, Toft PB, Funding M, Heegaard S. Human papillomavirus infection plays a role in conjunctival squamous cell carcinoma: a systematic review and meta-analysis of observational studies. Acta Ophthalmol. 2020;1–11.
- Chalkia AK, Bontzos G, Spandidos DA, Detorakis ET. Human papillomavirus infection and ocular surface disease (Review). Int J Oncol. 2019;54(5):1503–10.
- Hanbazazh M, Gyure KA. Ocular human papillomavirus infections. Arch Pathol Lab Med. 2018;142(6):706–10.
- Chauhan S, Sen S, Singh N, Sharma A, Pushker N, Kashyap S, et al. Human papillomavirus in ocular malignant tumours: a study from a tertiary eye care centre in North India. Can J Ophthalmol [Internet]. 2019;54(6):688–93. Available from: https://doi.org/10.1016/j.jcjo.2019.03.001
- Ramberg I, Sjö NC, Bonde JH, Heegaard S. Inverted papilloma of the conjunctiva. BMJ Open Ophthalmol. 2019;4(1):1–7.